自分の臨床での悩みを考えました。
早期脱分極と言われる心電図変化があります。
医療系の人でもあんまり知られていないかもしれません。
それを伴っている場合の胸痛はどうするのか?というのが私の疑問点です。
もともと早期脱分極と分かっていればいいと思います。
しかし初めて胸痛で救急外来を受診した場合に、早期脱分極っぽい心電図やけど本当に早期脱分極でいいのか?ということなんです。
というのも心電図上でST上昇に見えてしまうので。
胸痛は重症なものだと、心筋炎、心筋梗塞や肺血栓塞栓や大動脈解離がありますね。
その中で心筋炎、心筋梗塞の場合はST上昇を認めます。
心電図を見慣れておらず、前回心電図もなく、胸痛を訴える早期脱分極に見える心電図は、救急医や研修医はかなり困ると思うんです。
早期脱分極について、まず説明した後に何件か論文を提示したいと思います。
早期脱分極とは何か?
早期脱分極(そうきだつぶんきょく、early repolarization)とは、心筋細胞の電気的活動において、心室の一部分が異常な電気的刺激を発生させる現象のことを指します。
早期脱分極の診断は、心電図によって行われます。
早期脱分極は一般的に無症状で、健康な若年者に見られることが多いです。
一部の人では、心電図上で特徴的な変化が見られることがあります。具体的な心電図の変化としては、QRS波形の変動が見られます。通常のQRS波形は、Q波から始まり、R波が最も大きくなり、S波で終わる形状をしています。しかしこれはST段(QRS波とT波の間の水平な線)が上昇し、J点(QRS波とST段の接点)が高くなることも特徴的です。
自作しましたが、だいたいこんな感じです。
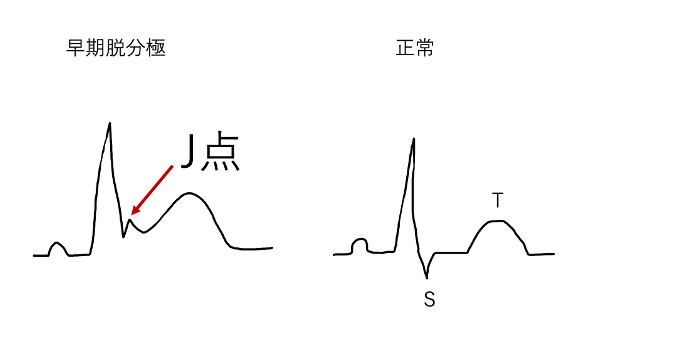
早期脱分極は一般的には無害であり、症状や合併症を引き起こすことは低いです。
まれなケースでは心室細動や心室頻拍などの異常リズムを引き起こす可能性があります。
もともとは良性のものという評価だったのですが、何件か不整脈と関係しているのではという論文がありますので後述します。
心臓病の既往歴や他の心臓疾患との併発がある場合には、注意が必要です。
早期脱分極だけであれば特に治療は必要ありません。
ただ注意した方がいいよっていうのがあって、
The challenge is in the management of patients with ER pattern who have family members with ER syndrome or unexplained sudden cardiac death, have history of syncope, or have high-risk ER ECG pattern.
https://www.acc.org/latest-in-cardiology/articles/2016/05/16/14/51/ early-repolarization-syndrome
家族内の突然死歴があったり、本人に失神のエピソードがある場合はフォローした方がいいかもしれません。
早期脱分極の鑑別できるか?
ST上昇がある疾患といえば心筋炎、心筋梗塞ですね。
これを否定できたらいいのですが。
ST上昇があるから鑑別難しいなと私自身も思いましたが、他の論文でも同じような指摘があります。
It can be difficult to distinguish between ST-segment
elevations secondary to ER versus STEMI since in up
40% not only upward ST-segment concavity associated
with ER can be present in anterior STEMI but also, with
FIG. 1. ECG showing diffuse ST-segment elevations.
borderline ST-segment elevations
Early repolarization: Electrocardiographic cues to distinguish benign from malignant variants
やっぱり難しいよな。
ER has not been associated with non-arrhythmic cardiac diseases.
Heart Rhythm 2016;13:903-4.
不整脈以外の器質的な疾患には関係ないとされています。
年齢によるのかもしれませんが、若年者は早期脱分極と判断してもいいかもしれませんが、高齢者や高血糖や高血圧など心血管リスクがある方はたとえ早期脱分極と思っても安易に帰宅させるのはしない方がいいかもしれないです。
そもそも早期脱分極は若年者の方が多いですし。
心筋逸脱酵素も上がってないし、多分心筋梗塞は違うとおもう。
でもST上がってるように見える・・・
自分の判断を信じたいが、心筋梗塞なら最悪。
というケースは意外とあるのではないでしょうか。
私も経験したことありますし。
循環器バリバリで、これは絶対早期脱分極やで、ていう診断に自信のある人以外は、少なくとも一泊ないし救急外来でもう少し時間をおくことを考慮してもいいかもしれません。
早期脱分極と不整脈の関係
早期脱分極は良性やで、っていう意見が多かったのですが、それに激震を与えたのは、おそらく2016年のこの論文。

Early repolarization was more frequent in case subjects with idiopathic ventricular fi- brillation than in control subjects (31% vs. 5%, P<0.001). Among case subjects, those with early repolarization were more likely to be male and to have a history of syncope or sudden cardiac arrest during sleep than those without early repolarization. In eight subjects, the origin of ectopy that initiated ventricular arrhythmias was mapped to sites concordant with the localization of repolarization abnormalities. During a mean (±SD) follow-up of 61±50 months, defibrillator monitoring showed a higher inci- dence of recurrent ventricular fibrillation in case subjects with a repolarization abnor- mality than in those without such an abnormality (hazard ratio, 2.1; 95% confidence interval, 1.2 to 3.5; P=0.008).
Sudden Cardiac Arrest Associated with Early Repolarization
大事なとこだけ訳しますが、
早期の再分極は、対照被験者よりも特発性心室細動の症例被験者でより頻繁。(31% vs. 5%、P<0.001)。
61±50ヶ月の平均(±SD)追跡期間中、除細動器モニタリングでは、再分極異常のある被験者の方が、そのような異常がない被験者よりも再発性心室細動の発生率が高いことが示された。(ハザード比2.1; 95% 信頼区間、1.2 ~ 3.5; P=0.008)。
要するに早期脱分極の心電図変化があった方が、特発性心室細動の発症者が多いし、それがあった方が再度発症する可能性も高かったとのことです。
年齢によって違うのかもしれません。studyの参加者は大体30代くらいでした。
一方で若年者は問題ない可能性も高いとされています。

こちらの論文を引用させていただきますが。小児のアスリートを対象としたものになりますが、不整脈イベントはなかったとなっています。

こちらもですが、これは上のよりもう少し年齢を重ねていますがある程度の強度のトレーニングをしていたけれども不整脈の発生はありませんでした。
早期脱分極の割合は27%程度あったそうで、若年の運動をしている人には結構みられるようですね。
基礎疾患を持っている人には注意を払った方が良いかもしれません。
まとめ
早期脱分極についてまとめました。
論文でもあるように、他のST上昇する疾患とは判断しにくい場合があると思います。
個人的にははっきりわからなかったら経過観察する方がいいかなと思っています。
不整脈に関しては、NEJMの論文はあくまでも心停止があった群で調べており、本当の一般健康人にどれだけリスクがあるかは判然としません。
最近の二つの論文では少なくとも若年アスリートでは、観察期間内では不整脈イベントはありませんでした。
かなり若い人は概ね問題ない気がしますが、家族に突然死歴とか本人の失神歴等あれば注意した方がいいかもしれませんね。
以上参考になれば幸いです。

コメント