医療に関するAI技術が進化しています。
画像診断なら細かい差も分かりますので、人間では見抜けなかったレントゲン異常も見抜くことができるなどニュースでよく見かけるようになりました。
鑑別診断においてもAIは使用されますし、今後も発展していくことは確実です。
と言いながら現時点での実臨床では、そこまで診断や治療スタイルを変えるまでには至っていないです、いずれは変わると思いますが。
私自身もchat GPTを使いながら医療に応用できないか考えていて、臨床ではなく、抄読会や論文の作成に使えないか調べています。そんな中気になった論文がありました。
2019年なので少し前ですが、AIを用いて心電図から心房細動の解析をするというものです。
長時間ではなくて単発の心電図から読み解くようです。
心房細動は発作性に起こることもあり、なかなか発見されないケースもあります。長期間のHolter心電図をしても一回で捉えきれないこともあると思います。
心房細動やそれに関する疾患を記載した後に論文の内容も確認します。

心房細動について
心房細動は、心の上部の2つの部屋(心房)が不規則に収縮する際の不整脈の一形態です。
これは、心臓が効率的に血液を体全体に送り出す能力を損なう可能性があり、血栓形成を惹起し脳卒中や、心機能低下から心不全のリスクが高まります。
脳卒中は突然起きることがあり非常に怖いですね。
原因が不明なことも多々あります、それをESUS(Embolic Stroke of Undetermined Source)と言います。その原因が心房細動だったことは度々あります。卵円孔や心房中隔欠損も合併していると思いますが。
前述しましたが、心房細動は発作性でしばしば無症状であるために検出が遅れるからです。
心房細動の分類は、
発作性心房細動(Paroxysmal Atrial Fibrillation)
短期間(7日以内)に自然に終了する心房細動。
多くの場合、数分から数時間で終了します。
持続性心房細動(Persistent Atrial Fibrillation)
継続的に7日以上続く心房細動。
薬物治療や電気的カーディオバージョンによって正常なリズムに戻ることができます。
長期持続性心房細動(Long-standing Persistent Atrial Fibrillation)
1年以上続く心房細動。
永続性心房細動(Permanent Atrial Fibrillation)
心房細動が恒常的であり、正常なリズムに戻す試みが行われない状態。
発作性なら単発の心電図ではわからないことも多いと思います。
ESUS(Embolic Stroke of Undetermined Source)について
定義:ESUSは、原因が特定されていない脳梗塞の一形態として定義されます。具体的には、明確な原因が特定されない非動脈硬化性の脳塞栓症のことを指します。
特徴:脳卒中の原因としての一般的な要因が除外される: 例えば、大きな動脈の狭窄や心房細動などの明確な原因が存在しない場合。
非動脈硬化性: 動脈硬化に関連する典型的なリスク要因がない。
潜在的な塞栓源が不明: 心臓や大動脈などの既知の塞栓源が特定できない。
ESUSの患者は再発リスクが高く、適切な診断と治療が非常に重要です。また、心房細動が隠れている可能性もあるため、心房細動のスクリーニングが推奨されることがあります。
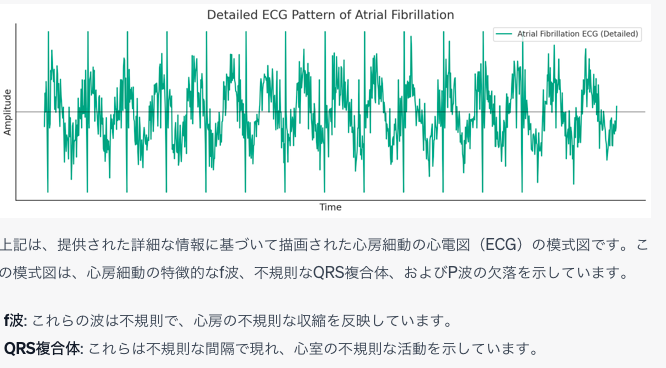
心房細動の心電図の特徴
f波の存在:心房細動では、通常のP波の代わりにf波と呼ばれる不規則な波が見られます。
これらの波は通常、350-600回/分の範囲で発生します。
f波は、心房の不規則な収縮を反映しています。
不規則なQRS複合体:QRS複合体の間隔は不規則です。
これは、心房細動において心室が不規則に活動するためです。
P波の欠落:正常な心電図にはP波が見られますが、心房細動のECGでは通常P波は欠落しています。
これは、心房の不規則な活動のために正常な心房の収縮(P波によって示される)が存在しないためです。
QRS複合体の形状と振幅は通常正常:心房細動は心房の活動に影響するため、心室の活動を示すQRS複合体の形状と振幅は通常正常に保たれます。
心房が300回くらい揺れていたとしてもそれが全て伝導するわけではないので、脈拍が300になるわけではありません。副伝導路があると話が変わりますが。
典型的な心電図画像です。
https://www.aclsmedicaltraining.com
ちなみに私がchatGPTに書いてももらった心電図はこれです。
画像作成は弱いですね。
つぎは論文を見ていきましょう
心電図とAIの論文
An artificial intelligence-enabled ECG algorithm for the identification of patients with atrial fibrillation during sinus rhythm: a retrospective analysis of outcome predictionという論文になります。
方法
この研究では、機械学習を用いて、心房細動を迅速かつ安価に識別する新しいECGアルゴリズムを開発。具体的には、畳み込みニューラルネットワーク(CNN)を用いたAI対応のECGを用いた。
結果(Findings)
対象となったのは、合計で180,922人の患者と649,931件の正常な洞調律(normal sinus rhythm)のECG。テストデータセットにおいて、3,051人(8.4%)の患者がモデルによるテスト前に心房細動が確認されていた。
AI対応のECGは、AUC(曲線下面積)が0.87、感度が79.0%、特異度が79.5%、F1スコアが39.2%、全体の精度が79.4%で心房細動を識別。さらに、各患者の興味の対象となる窓(研究開始日または最初の心房細動のECGの31日前)で取得されたすべてのECGを含めると、AUCは0.90に、感度は82.3%に、特異度は83.4%に、F1スコアは45.4%に、全体の精度は83.3%に向上した。
An artificial intelligence-enabled ECG algorithm for the identification of patients with atrial fibrillation during sinus rhythm: a retrospective analysis of outcome prediction
結構なAUCです。 AIすごいです。
AUC はArea Under the Curveのことです
ややこしいですが、受信者操作特性(ROC)曲線の下の面積を示します。ROC曲線は、真陽性率(感度)を縦軸に、偽陽性率(1-特異度)を横軸にプロットしたものです。
AUCが高いほどモデルの性能が良いことを示します。簡単にいうと1に近いほど、その検査の正確性というか、診断率が高いということになります。
AUC = 1.0: 完璧な分類器。全ての陽性サンプルを正しく陽性と予測し、全ての陰性サンプルを正しく陰性と予測します。
AUC = 0.5: ランダムな予測と同等の分類器。このモデルの性能は役に立たないことを示します。
AUC < 0.5: ランダムな予測よりも性能が低い分類器。
Discussionの内容ですが、複数のECGを使用した場合のAUCは0.90で、これは心不全のためのB型ナトリウム利尿ペプチド(AUC 0.60-0.70)、子宮頸がんのためのパパニコラウ塗抹(AUC 0.70)、脳卒中リスクのためのCHA2DS2-VAScスコア(AUC 0.57-0.72)などの他の医療スクリーニングテストと比較しても高いです。
心不全のBNPなんて結構頻用しているのに、AUC 0.60-0.70くらいなんですね。
心電図複数でやれば0.9とかめちゃくちゃ精度高い。
なかなか見つからない心房細動は埋め込み型ループレコーダーの挿入で精査することもありますが、侵襲的かなと思います。そんな中、AI心電図だけで予測を立てられたら非常に安価で低侵襲だと思います。
また、ESUS後の抗凝固剤の経験的使用は有益であることが示されておらず、出血のリスクを増加させるとされています。抗凝固薬ではなく抗血小板薬が使用されることもあります。ですので、心房細動の可能性が高いとなると、抗凝固薬の内服をした方が良いとなるので、方針が変わってくると思われます。
まとめ
心房細動の基礎知識とそれにまつわる論文を紹介しました。
心房細動の検出は発作性の場合はなかなか困難で、一回Holter心電図などでは捉えきれないことも多いと思います。
この論文のように単発の心電図でわかるようになってくると、臨床においては非常に有意義と思います。
ESUSの予防につながる可能性があります。
これからの医療はAIと切ってもきれないと思いますので、日々臨床に役立ちそうなAIのニュースは耳に入れておいた方がいいですね。
以上参考になれば幸いです


コメント